
La alergia en los bioterios: Un riesgo siempre presente
Articulos Cientificos 01 May 2013Autor: Joel Majerowicz
Joel Majerowicz es Médico Veterinario, Tecnologista del Instituto de Tecnología en Imunobiológicos (Bio-Manguinhos) de la Fundación Oswaldo Cruz (Fiocruz), Comisión de Bioseguridad de Fiocruz - CTBio, Comisión de Bioseguridad del Colegio Brasilero de Experimentación Animal / Cobea, Coordinador del Curso de Actualización en Bioseguridad de Bioterios - Fiocruz
Este artículo fue originalmente publicado en la Revista Biotecnologia Ciência e Desenvolvimento (www.biotecnologia.com.br), la cual autoriza la reproducción en este sitio.
Las respuestas alérgicas van desde estornudos, anafilaxia sistémica hasta la muerte. Aproximadamente el 33% de las personas que desarrollan actividades en los bioterios presentan reacciones de hipersensibilidad, siendo un serio problema de salud ocupacional (Chan-Yeung and Malo, 1994). Ese porcentaje es tres veces mayor que en cualquier otra actividad.
La descamación de la piel, pelo, saliva, orina y tejidos de los animales son las principales fuentes productoras de alergenos. El contacto ocurre durante las actividades de alimentación, limpieza del ambiente y materiales, inoculación, eutanasia, cirugía, recolección de tejidos y fluídos corporales, y en el transporte de animales (Harries & Cromwell, 1982). Los roedores poseen protenuria persistente y la orina es la mayor fuente de producción de alergenos de las especies de este orden.
Los alergenos son proteínas específicas, y en su mayoría, ya están identificadas y caracterizadas. En el ratón (Mus musculus) fueron identificados tres alergenos relevantes:
-
Mus m1, una pre-albúmina encontrada en la orina, folículos pilosos, y descamaciones de la piel. Esta proteína es producida en las células del hígado y su concentración en la sangre y en la orina es aproximadamente cuatro veces mayor en los machos que en las hembras, debido a que el gen responsable de su producción es dependiente de la testosterona.
-
Mus m2, una glicoproteína originada en los folículo pilosos y en la descamación de la piel y no se encuentra en la orina.
-
Mus m3, una albúmina que ha sido encontrada en un 30% de los pacientes alérgicos a los ratones.
En la rata (Rattus norvergicus), dos alergenos fueron identificados en la orina, saliva y piel:
-
Rat n 1A, una pre-albúmina producida en el hígado.
-
Rat n 1B, una globulina también producida en el hígado.
Loa alergenos de los cobayos (Cavia porcellus) no están bien caracterizados, aunque dos fragmentos antigénicos Cav p 1 y Cav p 2 fueron identificados. Ambos son encontrados en la orina, pelos y descamación de la piel. En el conejo (Oryctolagus cuniculus) dos alergenos están bien identificados, Ory c 1 se encuentra en el pelo, descamaciones de la piel y saliva y el Ory c 2 se encuentra en el pelo, descamación del pelo y la orina (Bush; Wood and Eggleston, 1998).
En general, los alergenos son transportados por pequeñas partículas, que pueden permanecer en suspensión en el aire por extensos períodos y son fácilmente respirables. La inhalación es el medio más común de sensibilización. El contacto con las membranas mucosas y la piel también son vías de sensibilización, aunque no tan frecuentes. Después de un período de tiempo, que puede ser de meses a años, y cuando se inhala cantidades suficientes de alergenos, se desarrolla la sensibilización del organismo. Cuando se expone nuevamente a un alergeno específico, los síntomas de alergía aparecen (Bardana, 1992). Los síntomas varían de blandos, como coriza y estornudo (Rinitis alérgica); irritación ocular y lagrimación (conjuntivitis alérgica); enrojecimiento, prurito y erupción en la piel (dermatitis de contacto); congestión nasal; resfriado prolongado y repetitivo, hasta los graves que caracterizan el asma alérgico, cuyos síntomas pueden ser caracterizados por dificultad respiratorioa, tos y estertores pulmonares. Los síntomas, muchas veces, aparecen rápidamente después de la exposición al alergeno, pero normalmente ocurren de dos a ocho horas después de esa exposición.
Todas las personas, que manejan animales están propensas a desarrollar síntomas alérgicos, sin embargo aquellas que ya demuestran señales o síntomas alérigos antes de haber trabajado con animales, están más susceptibles a que desarrollen alergías o aún asma. Las personas que desarrollan síntomas de asma provenientes de alergenos animales, frecuentemente mejoran o se recuperan completamente si paran de exponerse al contaminante.
Los factores de riesgo están relacionados con la susceptibilidad individual y la exposición a los alergenos en el ambiente de trabajo. La susceptibilidad es básicamente genética. La exposición a los alergenos en el ambiente de trabajo está directamente relacionada al tipo de actividad desarrollada y el tiempo de contacto directo con el animal o sus subproductos. No sólo las personas directamente envueltas con animales están propensas a ese riesgo. Las secretarias y el personal de administración, que trabajan en el mismo edificio del bioterio, están sujetos al contacto con alergenos transportados por diversos medios.
La prevención se basa en evitar el contacto con los alergenos, ya que ellos son constantemente producidos por los animales y están siempre presentes en el ambiente de trabajo.
Los procedimientos y equipamientos que pueden reducir o aún eliminar la exposición al riesgo de la sensibilización están definidos y disponibles. Ellos son:
-
Utilizar ropa apropiada y de uso exclusivo en el bioterio, la cual no debe ser utilizadas fuera de esas instalaciones, cuidando de no transportar alergenos hacia otras áreas. No debe ser lavada en la casa, evitando así exponer a los familiares a ese riesgo. El ideal es que sean higienizadas por empresas especializadas, las cuales poseen métodos apropiados para el manejo y la higienización de los uniformes.
-
La superficie del cuerpo debe estar protegida para evitar el contacto de los alergenos con la piel, por lo tanto se recomienda, además del uniforme, el uso de guantes, máscara y gorro siempre que se se vaya a manipular animales o sus subproductos.
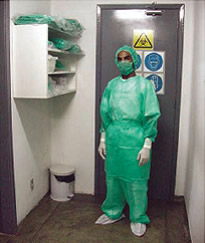
Imagen 1: Preparación (Bio-Manguinhos / Fiocruz)
-
Mantener siempre limpio los ambientes, muebles y jaulas de animales: El polvo de la comida y del lecho de las jaulas son vehículos que acarrean alergenos. Mantener el ambiente limpio significa disminuir la concentración de alergenos, en consecuencia se minimizan los riesgos. Durante la limpieza deben tomarse cuidados especiales para evitar la exposición a los alergenos.

Imagen 2: Higienización del ambiente (Bio-Manguinhos / Fiocruz)
-
Hacer uso, siempre que sea posible, de cabinas de contención biológica o de cabinas de flujo laminar en la manipulación de animales y sus derivasdos. La cabina de contención biológica garantiza la seguridad del operador por la contención de partículas y microorganismos en el área interna de trabajo, siendo el aire extraído filtrado por filtros de alta performance, así como algunos modelos de cabinas de flujo laminar. Esos equipamientos deben ser certificados cada 12 meses si el propósito es solamente la contención de partículas.

Imagen 3: Manejo del animal en la cabina de contención biológica (IPEN / CNEM)
-
Adecuar, si es necesario, el sistema de ventilación y extracción mecánica. La exposición a los alergenos en suspensión en el aire es afectada por el modelo de flujo de aire, filtración, tipo de material usado en el lecho de las jaulas ("camas") y humedad relativa. Se recomienda para mantener un nivel aceptable de alergenos en el ambiente de 15 a 20 cambios de aire (Volumen del ambiente por hora). La elevación de la humedad relativa disminuye el nivel de alergenos en suspensión en el aire, sin embargo para la adopción de esa medidad debe considerarse que la franja de humedad relativa recomendada para roedores es de 55% +/- un 5%. El sistema de ventilación y extracción de las áreas de los animales deber ser independiente de otras áreas del bioterio. La dirección del aire debe ser, siempre que sea posible, desde el operador hacia la jaula de los animales.
 |
 |
Imagen 4: Cabina para descarte de desechos
-
El uso de microaisladores (jaulas con filtro), estantes ventilados, o sistemas de módulos para microaisladores, disminuye substancialmente la presencia de alergenos en el ambiente. El principio sobre el cual se basan los microaisladores es muy similar a la placa de Petri usada en bacteriología. Los métodos físicos y/ó químicos son utilizados para la esterilización de la superficie interna de la jaula, las cuales son manipuladas posteriormente en sistemas asépticos. De la misma forma que el filtro impide la entrada de contaminantes en la jaula, también impide la salida para el ambiente de partículas que transportan alergenos. La utilización de la cabina de flujo laminar o de la cabina de contención biológica en la manipulación de los microaisladores debe garantizar que la contaminación no ocurra en ese momento, o sea, esos equipamentos deber estar certificados y con sus instrumentos calibrados. La utilización de estantes ventilados con sistemas de filtración de aire permite el uso de jaulas abiertas.

Imagen 5: Jaula microaisladora-Centro de Biología Molecular (IPEN / CNEM)
-
Existen varios modelos de estantes para alojamiento de animales, algunos con puertas. Estos equipamientos promueven un flujo de aire filtrado en los compartimientos internos que renuevan el aire del interior de las jaulas, además poseen filtros en la extracción garantizando la contección de los alergenos. Este sistema no garantiza la contención de las partículas hacia el ambiente cuando las puertas se abren. El uso de microaisladores en conjunto con estantes ventilados permiten un control más afectivo de la contaminación del ambiente por alergenos, así como propician un microambiente más favorable a los animales, la ventilación forzada favorece el cambio de aire, disminuye la humedad relativa y los olores en el interior de la jaula. Los sistemas para microaisladores se basan en inyectar y agotar el aire directamente de los microaisladores de forma individual. De esta forma, el microambiente es individualizado, por lo tanto el sistema cerrado garantiza la condición microbiológica que ingresa a la jaula y no permite la exteriorización de los contaminantes al ambiente. Tanto los estantes ventilados como el sistema para microaisladores se hacen más efectivos en el control de alergenos si el sistema de extracción es conectado directamente hacia afuera del edificio.

Imagen 6: Estantes ventilados (Bio-Manguinhos / Fiocruz)

Imagen 7: Jaulas microaisladoras en un estante ventilado (IPEN / CNEM)

Imagen 8: Sistema de microaisladores (Rack ventilado Alesco)
Otras prácticas o procedimientos que ayudan en el control de alergenos son:
-
Disminuir la densidad animal (animal/m3).
-
Hacer uso de materiales absorventes y no generadores de partículas en los lechos de las jaulas disminuye considerablemente la concentración de alergenos en suspensión en el aire. La mazorca del maíz es preferible a la viruta de madera por su mayor capacidad de absorción y menor porcentaje de polvo.
-
Si es posible trabaje con animales de la especie y sexo que produzcan menos alergenos.
-
Procurar y disponer de equipamientos de protección individual. El uso de protectores respiratorios puede ser una solución para ciertas situaciones, sin embargo no sustituye las recomendaciones anteriormente citadas.
-
Entrenar y educar a todas las personas involucradas en el trabajo con animales y sus derivados, así como con actividades correlacionadas para este tipo de riesgo.
-
Realizar un seguimiento de salud de forma regular para todos y apropiado asesoramiento médico para los que desarrollen síntomas de alergia. Estas dos acciones ayudan en la reducción de los efectos adversos a la salud.
Finalmente, hay casos en que solamente el cambio de actividad es la solución para el problema de salud..
Referencias Bibliográficas:
-
Bardana EJ Jr. 1992. What characterizes allergic asthma? Ann Allergy; 68(5):371-3.
-
Bush, R K., Wood, R A. and Eggleston, P A. 1998. Laboratory Animal Allergy. J. Allergy Clin Immunol. 102, 99-108.
-
Chan-Yeung M. Malo JL. 1995. Occupational asthma.N Engl J Med. 13;333(2):107- 12.
-
Edwards, R G., Beeson, M F. and Dewdney, J M. 1983. Laboratory Animal Allergy: The Measurement of Airbone Urinary Allergens and the effects of Different Enviromental Conditions. Laboratory Animals. 17, 235-239.
-
Guest editorial. Laboratory Animal Allergy. Volume 58, april 1987. Preventing Asthma in Animal Handlers, DHHS (HIOSH), Publication nº 97 – 116, 1998.


















Comentarios
Muy Buen articulo,en mi caso trabaje muchos años con animales de laboratorio a nivel de producción de vacunas y control de calidad de biologicos,ya en mi actividad de producción adquirí una alergía tipo rinitis lo tenia controlado con antihistaminicos pero seguia y seguia con una pena tuve que cambiar de actividad y este “desaparecio” lo digo así por creo que puede volver.
A veces este cambio es necesario.
Estimada Flor de Maria, em muitos casos, como o que comenta, a única solução para interromper a reação de hipersensibilidade (alergia) é evitar ocontato com o alergeno, mudando de atividade. Busque métodos clínicos de desensibilização,se sabe a que você é sensível e quem sabe não retorna a essa bela e fascinante área da Ciência de animais de laboratório.
Saludos desde Rio de Janeiro